Valor de la sesión
$75.000 CLP por 60 minutos de psiquiatría de adultos por telemedicina/online. Incluye evaluación clínica, orientación diagnóstica inicial, plan terapéutico y boleta electrónica para reembolso según Isapre o seguro complementario.
Alcance de esta guía: esta página está dedicada específicamente al alcohol. Si tu principal preocupación es cannabis, cocaína, benzodiacepinas, estimulantes, opioides u otras drogas, revisa la guía general de trastornos por uso de sustancias.

Valor, modalidad y reembolsos
Valor de la sesión
$75.000 CLP por sesión de 60 minutos (psiquiatría adultos). En la primera entrevista se realiza la evaluación completa: historia detallada del consumo (cuándo empezó, cómo ha ido cambiando, patrón actual: frecuencia, cantidad, contexto, consecuencias), revisión de comorbilidades (depresión, ansiedad, insomnio, otras sustancias) y un plan inicial con metas cuantificadas para empezar desde la primera semana.
Modalidad: Telemedicina/Online segura con enlace privado y recordatorios automáticos.
Reembolsos
- FONASA: no reembolsa atenciones privadas directamente, pero puede aplicar seguro complementario si lo tienes.
- Isapres: reembolsan contra boleta electrónica según tu plan.
Experiencia profesional
Más de 15 años en psiquiatría clínica, con experiencia en trastornos por uso de sustancias, incluyendo alcohol. Uso de protocolos basados en evidencia: entrevista motivacional, farmacoterapia con naltrexona y acamprosato, prevención de recaídas con técnicas cognitivo-conductuales, y manejo integral de comorbilidades psiquiátricas asociadas.

¿Qué es el consumo problemático de alcohol?
Es un continuo de severidad que va desde el consumo riesgoso (que aún no ha causado daño evidente) hasta la dependencia (con tolerancia, abstinencia y pérdida de control). Lo que importa clínicamente no es una etiqueta binaria, sino dónde estás en ese continuo y cómo está afectando tu vida:
- Consumo de bajo riesgo: dentro de los límites recomendados, sin consecuencias. No requiere intervención, pero sí información.
- Consumo riesgoso: cantidades o frecuencias que aumentan el riesgo de daño (más de 14 tragos/semana en hombres, más de 7 en mujeres, o binge: 5+ tragos en una ocasión). El daño puede no ser evidente todavía.
- Consumo perjudicial: ya hay consecuencias: problemas de sueño, conflictos de pareja, ausentismo laboral, accidentes, problemas hepáticos, ansiedad o depresión asociadas.
- Trastorno por uso de alcohol (dependencia): pérdida de control, tolerancia (necesitas más para el mismo efecto), síntomas de abstinencia al suspender (temblor, sudoración, irritabilidad, insomnio) y consumo que continúa a pesar de las consecuencias.
¿Qué es una «bebida estándar»?
Una bebida estándar contiene aproximadamente 14 gramos de alcohol puro. Equivale a:
- Una cerveza de 350 ml (5% de alcohol).
- Una copa de vino de 150 ml (12% de alcohol).
- Un trago de destilado de 45 ml (40% de alcohol: pisco, vodka, whisky, ron).
Saber cuántas bebidas estándar consumes por semana es el primer paso para evaluar tu riesgo.
Diagnóstico diferencial: ¿qué más puede parecerse?
- Depresión con automedicación: la persona bebe para aliviar el ánimo bajo. El tratamiento de la depresión puede reducir el consumo, pero si ya hay dependencia, se necesita un plan específico para el alcohol.
- Ansiedad social con consumo facilitador: el alcohol se usa para tolerar situaciones sociales. Tratar la ansiedad social directamente suele reducir la necesidad de beber.
- Insomnio con uso de alcohol: usar alcohol como «inductor del sueño» es muy común y empeora el insomnio a largo plazo (fragmenta el sueño, suprime REM).
- Trastorno bipolar: el consumo puede aumentar durante episodios maníacos o hipomaníacos. Identificar la bipolaridad es clave para el plan.
- Uso de otras sustancias: el consumo problemático de alcohol frecuentemente coexiste con uso de benzodiacepinas, cannabis u otras sustancias.
Por qué evaluar ahora
El consumo problemático de alcohol se asocia a más de 200 enfermedades y es la tercera causa de muerte prevenible. Sin embargo, la intervención temprana (entrevista motivacional + tratamiento farmacológico con naltrexona o acamprosato) reduce el consumo en 60-70 % de los casos. Cuanto antes se interviene, menor es el daño hepático, neurológico y social acumulado.

Evaluación clínica: cómo lo confirmamos
La evaluación incluye una entrevista clínica detallada que cubre:
- Historia del consumo: cuándo empezaste a beber, cómo cambió con el tiempo, patrón actual (frecuencia, cantidad, contexto: solo/a, social, para dormir, para aliviar estrés).
- Consecuencias: sueño (el alcohol fragmenta el sueño y suprime REM), ánimo, rendimiento laboral/académico, relaciones, salud física (hígado, peso, gastritis), accidentes, problemas legales.
- Síntomas de dependencia: tolerancia, abstinencia (temblor matinal, sudoración, ansiedad al no beber), dificultad para parar, craving (urgencia intensa de beber).
- Comorbilidades: depresión, ansiedad, insomnio, trastorno por déficit de atención e hiperactividad (TDAH), trastorno bipolar, otras sustancias. Más del 40% de las personas con trastorno por uso de alcohol tienen otra condición psiquiátrica.
- Instrumentos: AUDIT (Alcohol Use Disorders Identification Test) y su versión corta Alcohol Use Disorders Identification Test-Consumption (AUDIT-C) para tamizaje inicial. Biomarcadores (GGT, CDT, volumen corpuscular medio) cuando corresponde.
Señales de alarma: cuándo ir a urgencias primero
Si hay abstinencia severa (temblor intenso, confusión, alucinaciones, convulsiones), ideas de hacerte daño, consumo de alcohol con benzodiacepinas u opioides (riesgo de depresión respiratoria), o incapacidad para cuidarte, la prioridad es acudir a urgencias para manejo médico presencial. La abstinencia alcohólica puede ser médicamente peligrosa y requiere supervisión.
Patrones frecuentes
Binge drinking (consumo en atracón)
Consumir 5 o más tragos en una sola ocasión (hombres) o 4 o más (mujeres). La persona puede pasar días sin beber, pero cuando bebe, lo hace en exceso. Es el patrón más asociado a:
- Accidentes: conducción bajo los efectos, caídas, peleas.
- Conductas de riesgo: sexo sin protección, gastos impulsivos, problemas legales.
- Lagunas (blackouts): no recordar qué pasó durante o después de beber.
- Daño social concentrado: conflictos de pareja, problemas laborales puntuales pero graves.
El tratamiento se enfoca en identificar los gatilladores (eventos sociales, estrés, fin de semana) y desarrollar estrategias concretas: ritmo lento, agua entre tragos, plan de salida, límite fijo antes de empezar.
Consumo crónico/diario
Beber todos o casi todos los días, generalmente cantidades que aumentan con el tiempo (tolerancia). Puede empezar como «una copa de vino con la cena» y escalar gradualmente. Señales:
- Tolerancia: necesitas más cantidad para sentir el mismo efecto.
- Necesitas beber por la mañana o te sientes mal si no bebes (temblor, irritabilidad, sudoración).
- Beber para funcionar: no es por placer, sino para sentirte «normal».
- Problemas hepáticos: GGT elevada, hígado graso, esteatohepatitis.
- Sueño fragmentado: el alcohol induce el sueño inicialmente pero lo fragmenta en la segunda mitad de la noche y suprime la fase REM.
Si hay dependencia física, la reducción debe ser gradual y supervisada. La abstinencia alcohólica puede ser médicamente peligrosa (convulsiones, delirium tremens) y requiere plan médico.
Consumo funcional / «invisible»
La persona cumple con sus responsabilidades (trabajo, familia) pero bebe más de lo que reconoce. Este patrón es especialmente difícil de identificar porque:
- Se normaliza: «todos toman igual», «es cultural», «solo bebo vino».
- No hay «fondo» visible: la persona no pierde el trabajo ni tiene accidentes, pero hay erosión gradual: peor sueño, peor ánimo, más irritabilidad, ganancia de peso.
- Automedicación encubierta: beber para dormir, para relajarse después del trabajo, para tolerar el estrés. Esto enmascara problemas subyacentes (ansiedad, insomnio, depresión).
- Escalada lenta: de 2 copas pasa a 3, de fines de semana a viernes-sábado-domingo, de «solo socialmente» a «también solo/a».
El primer paso suele ser cuantificar honestamente: contar bebidas estándar por semana durante 2 semanas y comparar con los límites de bajo riesgo.
Páginas clave para alcohol y comorbilidad frecuente
El consumo problemático de alcohol suele cruzarse con ansiedad, depresión y otros trastornos por uso de sustancias. Estas páginas ayudan a afinar el contexto clínico.

Tratamiento: ¿qué funciona?
Entrevista motivacional
Desarrollar motivación interna para el cambio sin confrontar ni juzgar.
terapia cognitivo-conductual (TCC) y prevención de recaídas
Identificar gatilladores, manejar craving, prevenir recaídas con técnicas concretas.
Farmacoterapia
Naltrexona y acamprosato como primera línea; otras opciones según el caso.
Entrevista motivacional y metas cuantificadas
El primer paso no es decirte «deja de beber». Es ayudarte a ver con claridad qué rol tiene el alcohol en tu vida y qué quieres cambiar:
- Balance decisional: ¿qué te da el alcohol? ¿qué te cuesta? Muchas personas nunca han hecho esta lista explícita.
- Metas cuantificadas: no «beber menos», sino «máximo 7 tragos por semana, nunca más de 3 en una ocasión, 3 días sin alcohol».
- Registro: anotar cada día cuánto bebes, cuándo, dónde, con quién, y qué sentías antes. Los patrones se vuelven visibles rápidamente.
- ¿Reducción o abstinencia? Depende del nivel de severidad, comorbilidades y preferencia. La abstinencia es necesaria si hay dependencia severa o antecedentes de abstinencia con complicaciones médicas. La reducción es posible en consumo riesgoso o perjudicial sin dependencia.
TCC y prevención de recaídas
Técnicas cognitivo-conductuales específicas para el manejo del consumo:
- Análisis funcional del consumo: identificar la cadena: situación → pensamiento → emoción → consumo → consecuencia. Intervenir en cualquier eslabón.
- Manejo de gatilladores: plan concreto para las 5 situaciones que más te llevan a beber (evento social, estrés laboral, conflicto de pareja, insomnio, soledad).
- Urge surfing: cuando aparece el craving, no luchas contra él ni cedes. Lo observas como una ola: sube, llega a un máximo (2-5 minutos), y baja solo. Cada vez que prácticas esto, el craving pierde fuerza.
- Plan ABC: Antecedente (¿qué pasó antes?), Behaviour (¿qué hice?), Consecuencia (¿qué pasó después?). Permite identificar patrones y diseñar alternativas.
- Plan de recaída: una recaída puntual no es un fracaso. Lo que importa es cómo respondes: volver al plan al día siguiente, no «ya que recaí, sigo bebiendo».
Farmacoterapia: cuándo y cómo
La farmacoterapia está indicada cuando hay dependencia moderada a severa, craving intenso o cuando las estrategias conductuales por sí solas no son suficientes:
- Naltrexona (50 mg/día oral): antagonista opioide que reduce el craving y el efecto placentero del alcohol. Evidencia sólida: reduce los días de consumo excesivo en un 17-25%. Se puede usar con meta de abstinencia o de reducción. Se inicia directamente y no requiere estar abstinente. Contraindicación: uso concomitante de opioides.
- Acamprosato (666 mg tres veces al día): modula el sistema glutamatérgico. Reduce craving y malestar asociado a la abstinencia prolongada. Evidencia fuerte para mantener la abstinencia una vez lograda. Contraindicación: insuficiencia renal severa.
- Disulfiram (250 mg/día): produce una reacción desagradable intensa si se bebe alcohol (náuseas, enrojecimiento, taquicardia). Efectivo solo si hay alta motivación y supervisión. No es primera línea.
- Opciones off-label: topiramato, gabapentina, baclofeno en casos seleccionados. Evidencia creciente pero aún no de primera línea.
Principio clave: la farmacoterapia funciona mejor combinada con intervención psicosocial. No se prescribe como solución única.
Métricas y seguimiento
En cada sesión evaluamos: bebidas estándar por semana, días sin alcohol, episodios de binge, intensidad del craving (0-10), calidad del sueño, ánimo, consecuencias recientes y adherencia al plan y a la medicación.

Plan práctico: 8 semanas (ejemplo orientativo)
Semanas 1-2: Línea base y metas
- Registro honesto: anota cada día cuántas bebidas estándar consumes. No cambies nada las primeras 3-4 días, solo observa y registra.
- Meta cuantificada: define tu objetivo: «máximo X tragos por semana, máximo Y en una ocasión, Z días sin alcohol».
- Psicoeducación: entender qué es una bebida estándar, cómo funciona la tolerancia, cómo el alcohol afecta el sueño y el ánimo.
- Mapa de gatilladores: lista las 5 situaciones que más te llevan a beber (por ejemplo: viernes después del trabajo, asado familiar, discusión de pareja, insomnio, soledad).
- Si corresponde: iniciar farmacoterapia (naltrexona o acamprosato según el caso).
Semanas 3-4: Estrategias activas
- Plan para cada gatillador: si el viernes es día de riesgo, decisión anticipada: «voy al asado, llevo agua mineral, me retiro a las 22:00».
- Sustitutos conductuales: actividades que compitan con el espacio del alcohol (ejercicio, cocinar, llamar a alguien, leer).
- Urge surfing: practicar observar el craving sin actuar. Cronometrar: ¿cuántos minutos dura realmente? (Casi siempre menos de 5 minutos).
- Plan social: comunicar tu meta a las personas clave. No necesitas dar explicaciones detalladas: «estoy tomando menos por un tema de salud» es suficiente.
Semanas 5-6: Profundizar y manejar recaídas
- Revisión de progreso: comparar bebidas/semana actual vs. línea base. Celebrar los cambios.
- Manejo de recaídas: si hubo un episodio de consumo excesivo, analizar sin juicio: ¿qué gatilló? ¿qué puedo hacer diferente? Una recaída puntual no es fracaso.
- Comorbilidades: si el consumo estaba enmascarando ansiedad, insomnio o depresión, esos síntomas pueden hacerse más visibles al bajar el alcohol. Tratar directamente.
- Ajuste farmacológico: evaluar eficacia y efectos secundarios. Ajustar dosis si es necesario.
Semanas 7-8: Consolidación y mantenimiento
- Comparar métricas: tragos/semana, días sin alcohol, episodios de binge, calidad de sueño, ánimo al inicio vs. ahora.
- Plan de mantenimiento a largo plazo: red de apoyo, actividades protectoras, plan para fechas difíciles (fiestas, vacaciones, eventos estresantes).
- Duración de la farmacoterapia: si se están usando medicamentos, se mantienen al menos 3-6 meses. El retiro se planifica y es gradual.
- Señales de alerta: si el consumo vuelve a subir o vuelven los gatilladores, reactivar el plan y consulta antes de qué escale.
Consejo clave
El cambio sostenido no depende de «fuerza de voluntad» sino de estructura: metas claras, registro, plan para los momentos difíciles, y apoyo profesional cuando el patrón está instalado. Los fármacos (naltrexona, acamprosato) tienen evidencia sólida y no generan dependencia ni sedación.

Primeros pasos mientras organizas tratamiento
Esta semana
Registrar bebidas reales, horarios y gatilladores suele mostrar el patron mejor que quedarse con una impresion vaga de "creo que no tomo tanto".
Seguridad
Si hay mezcla con benzodiacepinas u opioides, conduccion, lagunas frecuentes o temblor matinal, el problema ya requiere mas cautela que una simple promesa de "voy a controlarme".
Consultar antes
Si bajar el alcohol te produce temblor intenso, sudoracion, confusion, alucinaciones o convulsiones, no hagas retiro por cuenta propia: eso se maneja como urgencia medica.

Autoevaluación educativa (AUDIT extendido, 20 ítems)
Marca de 0 (nunca / nada) a 4 (casi a diario / mucho) según tu experiencia en las últimas 4 semanas.
Al finalizar, verás una gráfica de barras con tu puntaje en 4 áreas:
Consumo (CON), Dependencia/Craving (DEP), Daño/Consecuencias (HARM) e Impacto/Riesgo (RISK).
Los primeros 10 ítems corresponden al AUDIT-10 clásico, y los 10 adicionales amplían la evaluación.
Este test es educativo y orientativo. No reemplaza la evaluación clínica.
Interpretación orientativa
Completa los 20 ítems y presiona «Ver resultado».
Aun sin calcular
La lectura integra cantidad de consumo, dependencia, dano y riesgo funcional.
AUDIT-10 (aproximación educativa)
-
Sugerencia práctica
-
Limite clinico
Esta lectura es educativa. La gravedad real depende tambien de antecedentes de abstinencia, comorbilidades, dano medico, mezcla con otras sustancias y capacidad actual para cuidarte.
Si hay urgencia
No conduzcas bajo los efectos. Si hay abstinencia severa (temblor, confusión, convulsiones) o ideas suicidas: acude a urgencias.

Papers de interés (con enlace a PubMed)
Estos son artículos reales publicados en revistas revisadas por pares. La evidencia apoya la combinación de farmacoterapia (naltrexona, acamprosato) con intervenciones psicosociales como el tratamiento más efectivo.
Farmacoterapia y revisiones sistemáticas
- McPheeters M et al. (2023) - "Pharmacotherapy for Alcohol Use Disorder: A Systematic Review and Meta-Analysis". JAMA. Revisión sistemática y meta-análisis de la farmacoterapia para el trastorno por uso de alcohol, evaluando la eficacia de naltrexona, acamprosato y otros fármacos en resultados de consumo.
- Kotake K et al. (2024) - "Efficacy and safety of alcohol reduction pharmacotherapy according to treatment duration in patients with alcohol dependence or alcohol use disorder: A systematic review and network meta-analysis". Addiction. Red de meta-análisis que evalúa la eficacia de fármacos para reducción del consumo según duración del tratamiento.
- Minozzi S et al. (2025) - "Combined pharmacological and psychosocial interventions for alcohol use disorder". Cochrane Database Syst Rev. Revisión Cochrane sobre la eficacia de combinar farmacoterapia con intervenciones psicosociales.
TCC, tamizaje y guías clínicas
- Kranzler HR & Soyka M (2018) - "Diagnosis and Pharmacotherapy of Alcohol Use Disorder: A Review". JAMA. Revisión clínica integral sobre diagnóstico y farmacoterapia del trastorno por uso de alcohol, incluyendo naltrexona, acamprosato y disulfiram.
- Saunders JB et al. (1993) - "Development of the Alcohol Use Disorders Identification Test (AUDIT): WHO Collaborative Project on Early Detection of Persons with Harmful Alcohol Consumption". Addiction. Artículo original de validación del AUDIT, el instrumento de tamizaje más usado en el mundo para consumo problemático de alcohol.
- Magill M et al. (2025) - "Cognitive-behavioral interventions for co-occurring substance use and mental health disorders". Drug Alcohol Depend. Meta-análisis sobre la eficacia de intervenciones cognitivo-conductuales para trastornos por uso de sustancias con comorbilidades psiquiátricas.
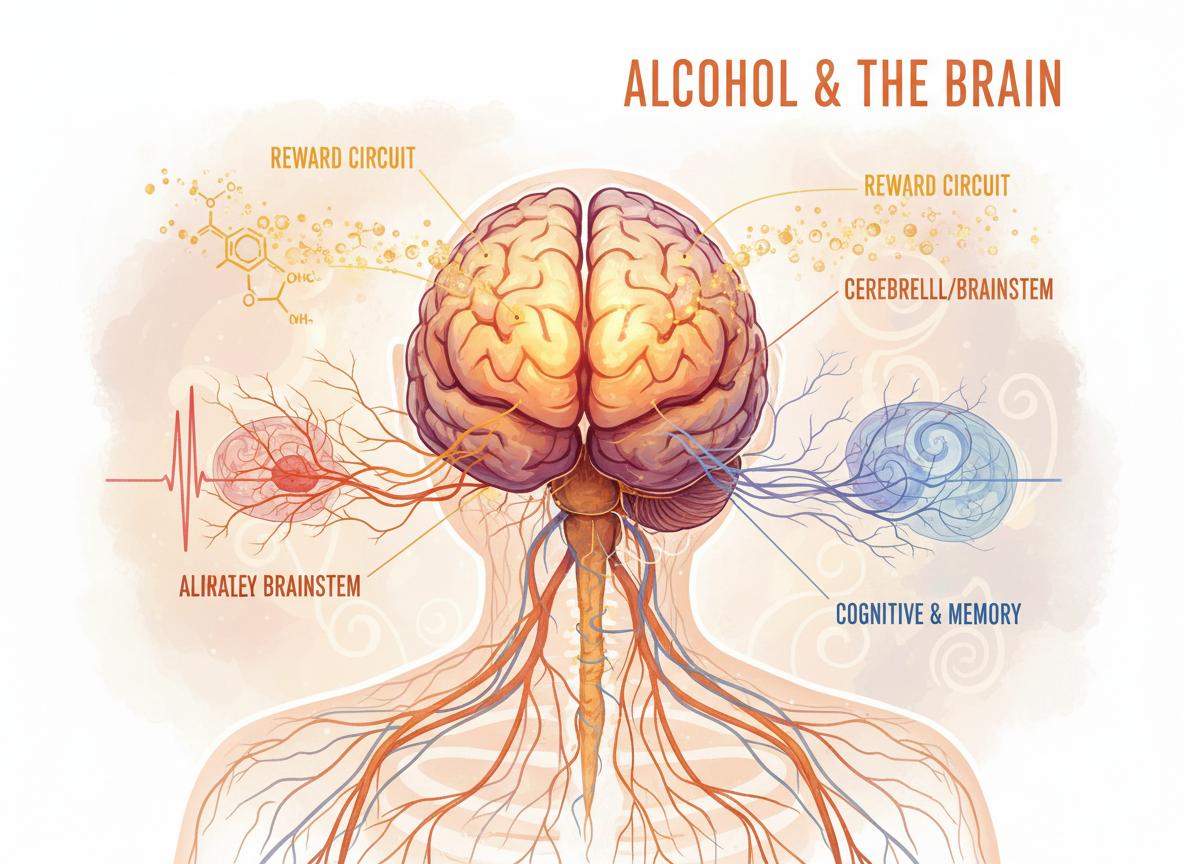
Neurobiología en simple
Cómo el alcohol secuestra el sistema de recompensa
Cuando bebes, el alcohol estimula la liberación de dopamina en el núcleo accumbens (el centro de recompensa del cerebro). Tu cerebro registra: «esto es placentero, repite». Con el uso repetido, dos cosas cambian:
- Tolerancia: el sistema de recompensa se vuelve menos sensible. Necesitas más alcohol para liberar la misma dopamina (por eso cada vez necesitas más tragos).
- Estado de déficit: cuando no bebes, el cerebro queda en un estado de «bajo tono» dopaminérgico: irritabilidad, ansiedad, aplanamiento, anhedonia (no disfrutar nada). Esto genera la motivación para beber de nuevo (no por placer, sino para «sentirse normal»).
¿Qué pasa con el GABA y el glutamato?
El alcohol potencia el GABA (el neurotransmisor inhibidor: relaja, seda, desinhibe) y bloquea el glutamato (el excitador: alerta, memoria, coordinación). Esto explica la sedación, la desinhibición y los blackouts.
Con el uso crónico, el cerebro compensa: sube la actividad glutamatérgica y baja la GABAérgica. Cuando dejas de beber abruptamente, te queda un cerebro hiperactivo (mucho glutamato, poco GABA): temblor, ansiedad, insomnio, y en casos graves, convulsiones y delirium tremens.
Esto explica por qué la abstinencia alcohólica es médicamente peligrosa y requiere supervisión.
¿Cómo actúan los tratamientos sobre el cerebro?
- Naltrexona: bloquea los receptores opioides que median el efecto placentero del alcohol. Si bebes con naltrexona, el alcohol no se siente «tan bueno». Con el tiempo, el cerebro deja de asociar alcohol con recompensa. Este proceso se llama extinción farmacológica.
- Acamprosato: restaura el equilibrio entre glutamato y GABA alterado por el consumo crónico. Reduce el malestar, la ansiedad y el craving de la abstinencia prolongada.
- TCC y urge surfing: fortalecen la corteza prefrontal (la parte «racional» del cerebro) para regular los impulsos del sistema de recompensa. Cada vez que manejas un craving sin beber, esas conexiones se fortalecen.
- Abstinencia sostenida: con semanas sin alcohol, el cerebro recupera plasticidad: el sistema de recompensa se recalibra, la sensibilidad a la dopamina natural se recupera, y actividades como ejercicio, comida, socializar vuelven a ser placenteras.
Experiencias de pacientes
"Tomaba 'solo' una botella de vino diaria. Nunca me emborrachaba porque había desarrollado tolerancia, así que pensaba qué estaba bien. Cuando registré mis tragos por semana y vi que eran 35+, entendí que tenía un problema. Con naltrexona y un plan de reducción, bajé a 7 por semana en un mes."
- Paciente adulto, patrón crónico/funcional, 48 años"Mi problema era el binge: de lunes a jueves cero, pero viernes y sábado tomaba 10-12 tragos cada noche. Los lunes eran de resaca y culpa. Lo que más me sirvió fue el análisis de gatilladores: descubrí que mi detonante era el 'merecimiento' ('trabajé toda la semana, me lo merezco'). Cambié la recompensa por otras actividades."
- Paciente en tratamiento de binge drinking, 36 años"Bebía para dormir. Era la única forma de 'apagar la cabeza'. El psiquiatría me explicó que el alcohol me inducía el sueño pero lo fragmentaba después de las 3 AM. Cuando traté el insomnio directamente y dejé el alcohol, empecé a dormir de corrido por primera vez en años."
- Paciente con insomnio y consumo problemático, 42 añosLos testimonios son representativos de casos típicos y han sido editados para proteger la identidad. Los resultados individuales varían.

Neurobiología del trastorno por uso de alcohol
GABA, glutamato y recompensa
El alcohol potencia la neurotransmisión GABAérgica (efecto ansiolítico-sedante) e inhibe la glutamatérgica (NMDA). La liberación de dopamina en el núcleo accumbens genera el refuerzo positivo inicial. Con el uso crónico, se produce downregulation GABA y upregulation glutamato, generando hiperexcitabilidad durante la abstinencia.
Neuroadaptación y abstinencia
- Kindling: cada episodio de abstinencia sensibiliza la excitotoxicidad glutamatérgica, aumentando el riesgo de convulsiones.
- Amígdala extendida: media el afecto negativo de la abstinencia (ansiedad, irritabilidad, disforia).
- Corteza prefrontal: hipofunción en control inhibitorio y toma de decisiones; se recupera parcialmente con la abstinencia prolongada.
Recuperación cerebral
Tras 6-12 meses de abstinencia, la neuroimagen muestra recuperación parcial del volumen cortical y normalización de receptores GABA y D2. El acamprosato normaliza la hiperglutamatergia; la naltrexona bloquea el refuerzo opioidérgico; el disulfiram actúa como disuasivo aversivo. La TCC y la entrevista motivacional fortalecen los circuitos prefrontales.

Apps útiles para el manejo del consumo de alcohol
Reframe - Reducción de alcohol basada en ciencia
Programa de reducción de alcohol basado en neurociencia y TCC. Incluye registro de consumo diario, psicoeducación sobre cómo el alcohol afecta el cerebro, ejercicios de manejo de craving, y un programa estructurado de 30 días. Disponible en inglés.
I Am Sober - Contador de sobriedad
Contador de días sin consumo, registro de ahorros (cuánto dinero has dejado de gastar en alcohol), compromisos diarios, y comunidad de apoyo. Simple y motivadora. Útil para mantener la meta visible.
Sunnyside - Drink tracker y reducción
Registro de consumo por bebidas estándar, metas semanales personalizadas, y coaching automatizado. Enfoque de reducción progresiva (no necesariamente abstinencia). Interfaz amigable y sin juicio.
Nomo - Reloj de sobriedad
Cronómetro de días sin consumo, registro de disparadores y cálculo de ahorro económico. Refuerza la motivación y permite compartir progreso con red de apoyo.

Libros recomendados
«This Naked Mind» (La mente al desnudo)
Annie Grace. Explica cómo el alcohol afecta el cerebro y cómo las creencias culturales sobre el alcohol mantienen el consumo. Enfoque sin juicio. Muy accesible para personas que no están seguras de si tienen «un problema» pero quieren entender su relación con el alcohol. Disponible en inglés y español.
«Alcohol Explained» (El alcohol explicado)
William Porter. Explica la fisiología y la bioquímica del alcohol de forma clara: cómo genera tolerancia, dependencia y abstinencia, por qué «solo un trago» no funciona, y cómo el cerebro se recupera al dejar de beber. Muy útil como complemento de la psicoeducación clínica.
«The Alcohol Experiment» (El experimento del alcohol)
Annie Grace. Programa de 30 días para reevaluar tu relación con el alcohol. Incluye ejercicios diarios, reflexiones y psicoeducación. Diseñado para personas que quieren probar qué pasa si dejan de beber un mes sin comprometerse a nada permanente.
«Almost Alcoholic» · Nowinski & Doyle
Para quienes no cumplen criterios de dependencia pero intuyen un problema. Ayuda a identificar el continuo entre consumo social y trastorno, con estrategias prácticas de reducción basadas en evidencia.

Prepárate para tu primera consulta
Qué llevar
- Registro de consumo de 2 semanas: día por día, cuántas bebidas estándar, cuándo, dónde, con quién, y qué sentías antes y después.
- Lista de gatilladores: las 5 situaciones que más te llevan a beber.
- Consecuencias que has notado: sueño, ánimo, trabajo, relaciones, salud.
- Lista de medicamentos que tomás actualmente (nombre, dosis, hace cuánto).
- 3 metas concretas para las próximas 8 semanas (por ejemplo: «bajar a 7 tragos/semana», «eliminar el consumo entre semana», «dormir sin alcohol»).
Qué preguntar
- ¿Necesito abstinencia total o puedo reducir? ¿Cómo decido?
- ¿Necesito medicación? Si sí, ¿cuál, por cuánto tiempo, qué efectos secundarios?
- ¿Cómo manejo el craving en situaciones sociales?
- ¿Qué hago si tengo una recaída? ¿Eso significa que fracasé?
- ¿Cómo sé si el alcohol me está causando problemas de sueño o de ánimo?

Preguntas frecuentes
¿Tengo que dejar el alcohol por completo?
No necesariamente. La meta (abstinencia o reducción) se define según el nivel de severidad, tus comorbilidades y tus preferencias. Si hay dependencia severa o antecedentes de abstinencia con complicaciones médicas, la abstinencia es más segura. Si es consumo riesgoso o perjudicial sin dependencia, la reducción cuantificada puede ser viable.
¿Naltrexona y acamprosato son adictivos?
No. Naltrexona es un antagonista opioide (bloquea receptores, no los estimula) y acamprosato modula glutamato. Ninguno genera dependencia, tolerancia ni efecto eufórico. Se usan por períodos definidos (generalmente 3-12 meses) y se retiran sin síndrome de abstinencia.
¿El alcohol afecta realmente el sueño?
Sí. El alcohol induce el sueño (acelera quedarse dormido) pero fragmenta el sueño en la segunda mitad de la noche, suprime la fase REM (necesaria para memoria y regulación emocional), y empeora los despertares nocturnos. Muchas personas que «necesitan» alcohol para dormir descubren que duermen mucho mejor después de dejarlo.
¿Qué es el craving y cómo lo manejo?
El craving es una urgencia intensa de beber que dura típicamente 2-5 minutos. Aparece como respuesta a gatilladores (estrés, lugares, personas, emociones). La técnica «urge surfing» consiste en observar el craving como una ola que sube y baja, sin actuar. Cada vez que lo haces, el craving pierde intensidad en el futuro.
¿Una recaída significa que fracasé?
No. Una recaída puntual es esperable y no borra el progreso. Lo que importa es cómo respondes: volver al plan al día siguiente, analizar qué gatilló la recaída, y ajustar las estrategias. El patrón general importa más que un evento aislado.
¿La telemedicina/online sirve para este problema?
Sí. Permite evaluación diagnóstica, diseño del plan, ajuste de farmacoterapia cuando corresponde, y seguimiento estructurado. Si aparece una urgencia (abstinencia severa, ideas suicidas), se coordina derivación presencial inmediata.
¿Los tests de esta página reemplazan el diagnóstico?
No. Son herramientas educativas para orientar la conversación con tu médico. El diagnóstico se confirma con una entrevista psiquiátrica completa y, cuando corresponde, biomarcadores de laboratorio.
¿Cuándo debería consultar de forma urgente?
Debes ir a urgencias si hay abstinencia severa (temblor intenso, confusión, alucinaciones, convulsiones), ideas de hacerte daño, consumo combinado con benzodiacepinas u opioides, o incapacidad para cuidarte.
