Qué sí hace esta guía
Prioriza señales de riesgo, necesidad de contención, juicio de realidad y umbrales donde la telemedicina sola puede no ser suficiente.
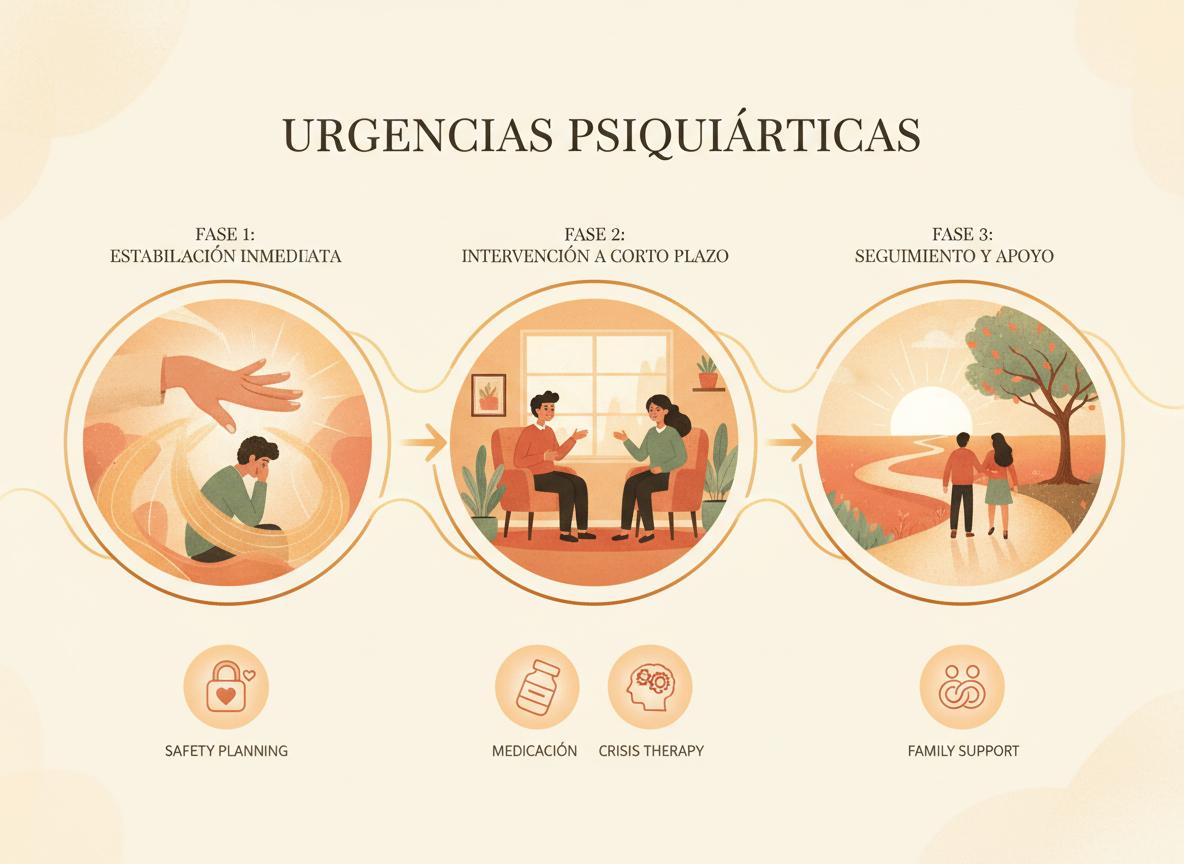
Esta pagina esta pensada para responder una pregunta concreta: cuando una crisis de salud mental necesita actuarse hoy y no esperar una consulta programada. Ordena los escenarios mas frecuentes: riesgo suicida, agitacion intensa, psicosis aguda, intoxicaciones, abstinencias y cuadros que parecen psiquiatricos pero pueden ser medicos primero.
En una urgencia real lo mas importante no es hacer diagnosticos finos, sino ganar seguridad, pedir ayuda util y no perder tiempo en discusiones equivocadas. Por eso esta guia pone foco en pasos inmediatos, lineas oficiales en Chile, que decir al llamar, que llevar al traslado y que esperar en las primeras 24 a 72 horas despues de la crisis.
La telemedicina puede orientar cuando el riesgo no es inminente, pero no reemplaza una urgencia presencial si hay peligro actual para la persona o terceros, psicosis, intoxicacion, compromiso de conciencia o signos medicos de alarma.
Anota desde cuando ocurre, que lo empeora, medicamentos actuales, consumo de alcohol u otras sustancias, antecedentes medicos y un ejemplo concreto del impacto en trabajo, estudio, sueno o vinculos.
La consulta se enfoca primero en seguridad, juicio de realidad, red de apoyo, necesidad de contencion y si el manejo puede ser ambulatorio o debe escalarse.
Si hay peligro inmediato para ti u otros, desorientacion, conducta violenta, psicosis intensa, delirium o incapacidad de autocuidado, busca urgencia presencial el mismo dia.


Usalo si hay riesgo vital, compromiso de conciencia, intoxicacion grave, violencia incontrolable o necesidad de traslado prehospitalario urgente.
Linea de prevencion del suicidio del MINSAL. Se orienta a crisis asociadas a ideas o intentos suicidas y la informacion oficial la presenta como un canal 24/7 desde celulares.
Sirve para orientacion general, informacion sanitaria y derivacion a canales de salud mental vigentes. Puede ser util cuando no sabes si la situacion ya requiere urgencia o como activar apoyo local.

Intenta resumir la situacion en una frase concreta: "adulto con ideas suicidas y plan", "adulto muy agitado y violento", "lleva tres dias sin dormir y esta desconectado", "intoxicacion por farmacos con somnolencia". Ese tipo de frase orienta mejor que una historia larga al inicio.

Desorientacion fluctuante, somnolencia importante, convulsiones, rigidez marcada, fiebre alta, debilidad de un lado, lenguaje alterado o caidas obligan a pensar en causas medicas agudas como delirium, intoxicacion, abstinencia, infeccion, ACV o sindromes farmacologicos graves.
Cuando una persona sin historia psiquiatrica conocida cambia en horas o pocos dias, especialmente si es mayor o tiene enfermedad medica activa, conviene ampliar el foco. Un debut conductual tardio no siempre es un trastorno psiquiatrico primario.
Corticoides, estimulantes, anticolinergicos, opioides, retiro de alcohol o benzodiacepinas, y drogas sinteticas pueden parecer "solo una crisis emocional" al principio. Llevar nombres, envases y dosis ahorra mucho tiempo diagnostico.
Operacion reciente, infeccion, deshidratacion, golpes en la cabeza, embarazo, diabetes, epilepsia o dolor intenso cambian bastante la interpretacion de la crisis y deben decirse desde el ingreso a urgencia.

Si el riesgo es alto, prioriza el servicio de urgencia mas cercano capaz de recibir y estabilizar. No siempre vale la pena retrasar el traslado buscando un centro perfecto si la persona esta en peligro actual. Incluso un servicio sin psiquiatria presencial permanente puede evaluar causas medicas, contener, coordinar red y decidir derivacion.


Lo primero suele ser estimar riesgo vital, compromiso medico, intoxicacion, violencia, suicidalidad y nivel de conciencia. Esto define prioridad, monitoreo y necesidad de apoyo adicional.
Puede incluir examen general, signos vitales, entrevista breve, informacion de acompanantes y exigen varias veces la misma historia. No siempre es desorden: muchas decisiones dependen de confirmar datos por mas de una fuente.
El objetivo es bajar riesgo, ordenar conducta, proteger funciones vitales y aclarar si el cuadro puede manejarse ambulatoriamente o requiere hospitalizacion o derivacion.
No todo termina en ingreso. Muchas personas salen con indicaciones, ajuste de manejo, redes y control cercano. Si hay hospitalizacion, pide claridad sobre causal, plan, restricciones y criterios de alta.


Cuando el sistema nervioso se desborda, suben vigilancia, impulsividad, alerta corporal y sesgos de amenaza. La persona puede perder capacidad de evaluar consecuencias o usar estrategias habituales, aunque en condiciones estables si pueda hacerlo.
Sueno extremo, psicosis, consumo, dolor emocional intenso o abstinencia pueden desorganizar de forma muy rapida la atencion, el juicio y el freno conductual. Por eso la presencia tranquila de otro y una derivacion a tiempo tienen un efecto clinico real.


Informacion oficial sobre la linea de prevencion del suicidio.
Orientacion sanitaria y canales de salud mental.
Programas vigentes de salud mental remota y lineas asociadas.
Desescalada verbal y manejo de agitacion en urgencias.
Intervencion breve para riesgo suicida y seguimiento temprano.
Revision sobre uso de telepsiquiatria en escenarios de emergencia.

Si hay plan suicida, intento reciente, psicosis peligrosa, varios dias sin dormir con juicio muy alterado, compromiso medico o intoxicacion relevante, la respuesta practica suele ser no: conviene actuar hoy.
Depende de su capacidad de decision y del riesgo actual. Si el peligro es alto, proteger seguridad pesa mas que ganar una discusion. Pide orientacion de emergencia y no intentes resolver solo una situacion que ya te supera.
No. Preguntar de forma clara y sin juicio suele ordenar mejor el riesgo que evitar el tema. Lo que si empeora es dejar sola a la persona o responder como si fuera una exageracion.
Si, especialmente la primera vez o cuando hay dolor toracico, desmayo, sintomas neurologicos, embarazo, fiebre o enfermedad medica relevante. En esos casos, la urgencia general sigue siendo el lugar correcto.
No necesariamente. Puede significar que el cuadro logro manejarse con contencion, tratamiento agudo y seguimiento ambulatorio. Por eso el plan de las primeras 72 horas sigue importando tanto.
Puede servir para orientar si no hay riesgo inminente y la persona esta en condiciones de conversar, recibir indicaciones y sostener un plan seguro. Si hay peligro actual, la prioridad sigue siendo una urgencia presencial.
Alguien calmo, capaz de tolerar espera, tramites y repeticiones, que conozca medicamentos, horas sin dormir, consumo reciente y cambios observados por el entorno.
Cuando se pierde seguimiento rapido, reaparece insomnio severo, aumenta consumo, se retoma acceso a medios letales o la persona queda sola con muchas exigencias sin red. Esas horas suelen ser mas sensibles de lo que parece.
Si el cuadro esta contenido, hay red de apoyo y no existe peligro inmediato, puedes usar esta ruta para ordenar diagnostico, tratamiento y seguimiento. Si hay riesgo actual, confusion, violencia, psicosis intensa o imposibilidad de autocuidado, la prioridad es urgencia presencial.
Si hay peligro inmediato, confusion, violencia, psicosis intensa o incapacidad de autocuidado, no uses una hora diferida: activa urgencia presencial. Si el cuadro esta contenido, elige agenda, sobrecupo nuevo o seguimiento segun tu situacion.
Si hay peligro inmediato, desorientación grave, violencia o imposibilidad de autocuidado, la prioridad no es reservar una hora diferida sino buscar evaluación urgente presencial.